
Dit artikel is een samenvatting van de factsheets van de EWMA.
Snel naar:
Factsheet 1 – Infectie bij atypische wonden
Factsheet 2 – Infectie bij diabetische voetulcera
Factsheet 3 – Infectie bij decubitus
Factsheet 4 – Infectie bij veneuze beenulcera
Factsheet 5 – Infectie bij skin tears
Factsheet 6 – Chronische ledemaatbedreigende ischemie (CLTI)
Factsheet 7 – Chirurgische wondinfecties
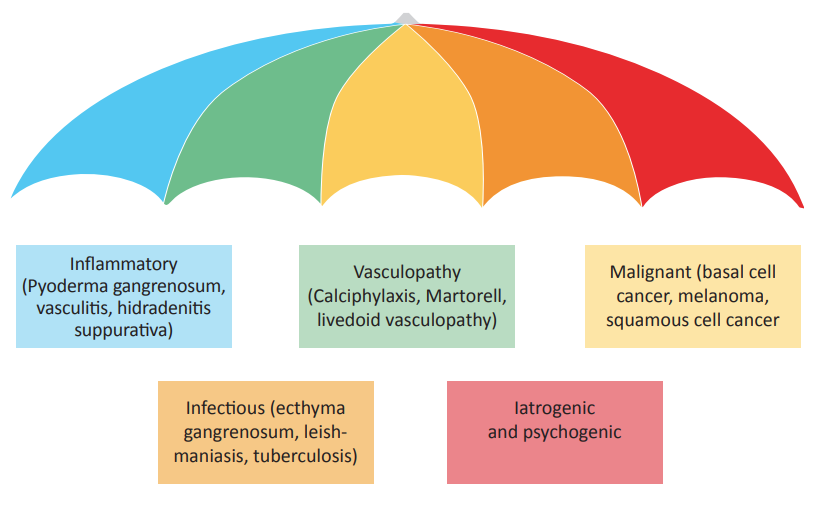
Typen atypische wonden.
Atypische wonden zijn niet zeldzaam
- Tot 10% van de chronische wonden in tertiaire centra
- Diagnose wordt vaak laat gesteld
- Dermatoloog cruciaal voor diagnostiek
- Behandeling vraagt om een multidisciplinair team
Diagnostische vertraging verslechtert de prognose. Bij een afwijkend of therapieresistent beloop is het verstandig om eerder te denken aan een atypische oorzaak en belangrijk om tijdig expertise in te schakelen.
Inflammatoire wonden lijken vaak geïnfecteerd
Vooral bij:
- Pyoderma gangrenosum
- Vasculitis
Kenmerken die kunnen misleiden:
- Paarsige wondranden
- Heftige pijn
- Purulente afscheiding zonder bacteriën (neutrofiele pus)
Hier zit de belangrijkste valkuil. Het klinisch beeld oogt als een infectie, maar de onderliggende problematiek is inflammatoir. In die situatie heeft antibiotica meestal geen effect, terwijl immunosuppressieve behandeling juist verbetering kan geven. Onnodig systemisch antibioticagebruik ligt hier op de loer.
Wanneer wél denken aan infectie?
De klassieke infectiecriteria blijven leidend:
- Erytheem 0,5–2 cm buiten de wondrand
- Zwelling
- Warmte
- Toename van pijn
- Geur
- Purulente afscheiding
- Systemische tekenen (koorts, verhoogd CRP, leukocytose)
Bij aanwezigheid van deze kenmerken moet een infectie serieus worden overwogen en gericht behandeld.
Specifieke hoog-risicogroepen
Martorell-ulcus
- Calcifylaxie
Deze wonden hebben een verhoogd risico op infectie en sepsis. Hier moet je dus juist alert zijn en laagdrempelig ingrijpen.
Denk aan atypische infecties bij
- Reisgeschiedenis of migratieachtergrond
- Immuungecompromitteerde patiënten
- Onverklaarbare ulceraties
Voorbeelden:
- Cutane leishmaniasis
- Buruli-ulcus
- Ecthyma gangrenosum (denk aan Pseudomonas)
In die situaties is overleg met een infectioloog aangewezen.
Wat vraagt dit in de praktijk?
- Denk bij een afwijkend of therapieresistent beloop tijdig aan een atypische oorzaak
- Differentieer zorgvuldig tussen inflammatie en infectie
- Gebruik de klassieke infectiecriteria systematisch
- Wees terughoudend met antibiotica bij inflammatoire ulcera
- Overweeg immunosuppressieve behandeling bij een inflammatoir ulcus
- Start gerichte antimicrobiële therapie bij een bewezen infectie
- Schakel tijdig dermatologische of infectiologische expertise in wanneer het klinisch beeld niet klopt
Een diabetisch voetulcus ontstaat meestal op basis van neuropathie en/of perifeer arterieel vaatlijden. Infectie is een veelvoorkomende en potentieel ernstige complicatie, met risico op ischemie en botbetrokkenheid (osteomyelitis). Alertheid is daarom altijd geboden.
Kolonisatie is geen infectie
Alle chronische voetulcera zijn gekoloniseerd. Dat betekent: bacteriën aanwezig, zonder weefselinvasie.
Infectie betekent: invasie van micro-organismen in het weefsel, met een ontstekingsreactie en weefselschade.
De diagnose infectie kan dus niet gebaseerd worden op een kweek alleen. De kliniek is leidend.
Wanneer is er sprake van een diabetische voetinfectie?
Een ulcus wordt als geïnfecteerd beschouwd wanneer minimaal twee van de volgende kenmerken aanwezig zijn:
- Lokale zwelling of induratie
- Erytheem > 0,5 cm maar < 2 cm rondom de wond
- Lokale drukpijn of pijn
- Verhoogde lokale temperatuur
- Purulente afscheiding
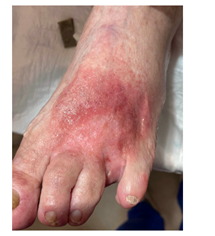
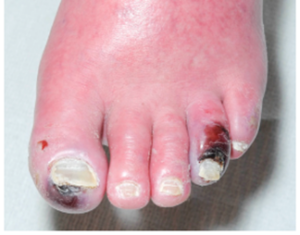
Diabetisch voetulcus met een matige infectie, ontstaan vanuit een interdigitaal ulcus.
Na vaststellen van infectie moet de ernst worden geclassificeerd volgens de IWGDF/IDSA-richtlijn. Deze classificatie bepaalt:
- Keuze en duur van antibiotica
- Poliklinische versus klinische behandeling
- Noodzaak tot spoedchirurgie
Denk actief aan osteomyelitis
Botbetrokkenheid kan onder elk langdurig of diep ulcus schuilgaan, met name bij:
- Diepe of uitgebreide ulcera
- Ulcera over benige prominente delen
- Zichtbaar bot
- Een rode, gezwollen ‘worstteen’
Diagnostiek berust op een combinatie van:
- Positieve probe-to-bone test
- Conventionele röntgenfoto
- Ontstekingsparameters (BSE, CRP, eventueel procalcitonine)
Bij twijfel is MRI geïndiceerd.
Botinfectie moet dus actief worden uitgesloten bij hoog-risico ulcera.
Diabetische voetulcus met verhoogd risico op infectie
Een ulcus dat verslechtert ondanks adequate standaardzorg moet worden beschouwd als risicovol.
Waarschuwingssignalen:
- Bleek wondbed
- Hypergranulatie of ongezonde granulatie
- Toename van exsudaat en maceratie
- Broos weefsel
- Verdikte of ondermijnde wondranden
- Tunneling of fistelgangen
- Expositie van bot, pees of gewricht
In deze fase is nauwe monitoring aangewezen, inclusief beeldvorming en ontstekingsparameters. Anti-biofilmstrategie en strikte wondhygiëne kunnen infectie helpen voorkomen.
Kweekbeleid
Kweek alleen bij klinisch geïnfecteerde ulcera.
Routinekweken bij gekoloniseerde wonden leiden tot overdiagnostiek en onnodig antibioticagebruik, met risico op resistentieontwikkeling.
Bij verdenking infectie:
- Neem bij voorkeur een diep weefselbiopt (curettage of biopsie)
- Bij verdenking osteomyelitis: botbiopt
Conventionele kweekmethoden hebben de voorkeur boven moleculaire technieken in de eerste lijn.
Wat vraagt dit in de praktijk?
- Beoordeel klinisch, niet op basis van kweek alleen
- Classificeer de ernst systematisch
- Denk actief aan botbetrokkenheid
- Wees terughoudend met antibiotica bij kolonisatie
- Handel snel bij tekenen van ernstige infectie
Een decubitus ontstaat door langdurige druk of druk in combinatie met schuifkrachten, waardoor huid en onderliggend weefsel beschadigd raken. Ontsteking hoort bij dit proces. De uitdaging zit in het herkennen van het moment waarop normale wondinflammatie overgaat in een infectie.
Een geïnfecteerde decubitus kan het genezingsproces ernstig verstoren en leiden tot diepe weefselbeschadiging of systemische complicaties.
Van inflammatie naar infectie
Elke decubitus vertoont ontstekingskenmerken. Dat is fysiologisch.
Infectie ontstaat wanneer bacteriële belasting en weefselinvasie zodanig toenemen dat de ontstekingsreactie escaleert en schade veroorzaakt.
Vroege waarschuwingssignalen:
- Diffuus uitbreidend erytheem, intensere of paars verkleurende huid
- Toename van exsudaat, troebel aspect, vaker verbandwissel nodig
- Onaangename geur (teken van verhoogde bacteriële activiteit)
- Fragiele granulatie die gemakkelijk bloedt
- Toename of verandering van pijn, ook buiten het directe wondgebied
Een duidelijke toename van pijn is vaak één van de eerste signalen dat het proces kantelt.
Klinische tekenen van een lokale infectie
Wanneer infectie zich manifesteert, worden de tekenen duidelijker:
- Erytheem (bij donkere huid subtieler: glanzend, paars of donker verkleurd gebied)
- Verhoogde lokale temperatuur
- Zwelling en oedeem
- Verharding van het wondgebied
- Foetide geur
- Stagnerende of verslechterende wondgenezing
Biofilm speelt hierbij een belangrijke rol. Bij chronische decubitus is in een groot deel van de gevallen sprake van biofilm, wat bijdraagt aan vertraagde genezing en recidiverende infectie.
De periwond doet mee
Bij een geïnfecteerde decubitus blijft de infectie zelden beperkt tot het wondbed.
De periwond kan:
- Rood en oedemateus worden
- Macereren
- Kwetsbaar en fragiel worden
- Sneller scheuren of uitbreiden
Beoordeling van alleen het wondbed is dus onvoldoende.
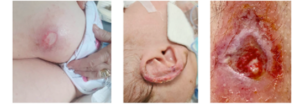
Figuur 1: Graad II decubitus, rechterbil. Perilesionaal erytheem en een oppervlakkig wondbed met een dunne laag fibrine. Geen exsudaat, geen pijn. Kritische contaminatie is microbiologisch vastgesteld.
Figuur 2: Graad II decubitus door geforceerde decubitusligging aan de rechter laterale zijde, ter hoogte van helix en antihelix bij een 25 dagen oude neonaat. Niet-levensvatbaar weefsel zichtbaar (lichtbruin), kleine haarden van epidermale necrose en lichte troebele exsudatie.
Figuur 3: Graad II geïnfecteerde decubitus, rechts ischiadisch gelokaliseerd. Proximale periwond-erytheem, circulaire maceratie (witte rand) en bloeding vanuit kwetsbaar, fragiel granulatieweefsel in het wondcentrum.
Infectieuze complicaties
Cellulitis
Uitbreidende roodheid en zwelling in het omliggende weefsel, met risico op verdere verspreiding naar bot of bloedbaan.
Necrotiserende fasciitis
Zeldzaam maar ernstig.
Kenmerkend: disproportioneel hevige pijn en snelle progressie.
Spoedchirurgie is vereist.
Osteomyelitis
Met name bij stadium IV decubitus.
Denk eraan bij:
- Zichtbaar of palpabel bot
- Slechte genezing
- Persisterende pijn of systemische symptomen
MRI is het meest sensitieve beeldvormend onderzoek, maar definitieve bevestiging vereist een botbiopt.
Bacteriëmie
Decubitus kan een bron van bacteriëmie zijn, vooral bij gehospitaliseerde patiënten. De mortaliteit is aanzienlijk wanneer dit optreedt.
Let op:
- Koorts
- Hypotensie
- Tachycardie
- Verwardheid
Wanneer kweek afnemen?
Alle decubituswonden zijn gekoloniseerd.
Een kweek is aangewezen bij:
- Klinische tekenen van infectie
- Verslechtering of stagnatie van genezing
- Systemische symptomen
Interpretatie moet altijd gebeuren in samenhang met kliniek en ernst, niet alleen op aanwezigheid van bacteriën.
Wat vraagt dit in de praktijk?
- Herken tijdig het kantelpunt van inflammatie naar infectie
- Let op subtiele verkleuring bij donkere huidtypen
- Beoordeel altijd ook de periwond
- Denk aan biofilm bij stagnerende genezing
- Wees alert op tekenen van cellulitis of systemische uitbreiding
- Sluit osteomyelitis actief uit bij diepe of stadium IV decubitus
- Gebruik kweken gericht, niet routinematig
- Handel direct bij verdenking necrotiserende infectie of sepsis
Veneuze beenulcera zijn de meest voorkomende chronische beenulcera. Door hun chronische karakter en langdurige blootstelling zijn ze vrijwel altijd gekoloniseerd met bacteriën.
Dat betekent echter niet dat er sprake is van infectie.
Het onderscheid tussen kolonisatie en infectie is hier cruciaal:
- Overbehandeling met antibiotica draagt bij aan resistentie.
- Onderschatting van infectie kan leiden tot vertraagde genezing, cellulitis of zelfs sepsis.
Kenmerken specifiek voor veneuze ulcera
Veneuze ulcera vertonen doorgaans géén necrose.
De aanwezigheid van necrose wijst eerder op een arteriële of gemengde etiologie en vraagt om vasculaire beoordeling.
Infectietekenen kunnen bij veneuze ulcera subtiel zijn, omdat deze wonden al in een chronische inflammatoire toestand verkeren.
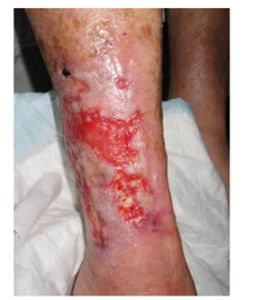
Veneus beenulcus met lichte maceratie van de omliggende periwondhuid.
Klinische indicatoren van infectie
Let tijdens verbandwissels en controles op veranderingen in het wondbeeld:
- Toename van exsudaat, vooral als dit purulent of dikker wordt
- Verandering in exsudaat (helder → gekleurd of malodoureus)
- Plotse toename van pijn, vooral bij eerder pijnloze ulcera
- Kwetsbaar of verkleurd granulatieweefsel dat gemakkelijk bloedt
- Stagnerende of verslechterende genezing
- Persisterende onaangename geur
Bij veneuze ulcera is verandering belangrijker dan het absolute beeld.
Periwond en huidkleur
Het herkennen van erytheem vraagt extra aandacht, vooral bij patiënten met een melaninrijke huid.
- Bij lichtere huid: rood of felroze verkleuring
- Bij melaninrijke huid: paarsige, grijze of violaceuze verkleuring
Visuele beoordeling alleen is niet voldoende. Palpatie is essentieel:
- Vergelijk temperatuur bilateraal
- Gebruik de handrug om subtiele warmteverschillen te detecteren
Warmte en zwelling kunnen betrouwbaarder zijn dan kleurverandering.
Subtiele of ‘stille’ signalen
Infectie kan zich ook presenteren met minder duidelijke tekenen:
- Lichte koorts of algemeen ziek gevoel
- Lymfangitis of gezwollen regionale lymfeklieren
- Nieuwe lokale zwelling
- Terugkeer van fibrine of beslag na eerdere debridement
Negeer deze signalen niet.
Kweekbeleid
Swabs zijn geen routine-instrument.
Neem alleen een kweek bij klinische verdenking op infectie.
Bij afname:
- Reinig eerst de wond
- Gebruik de Levine-techniek (druk uitoefenen op vitaal weefsel tijdens afname)
- Vermijd het afnemen van alleen pus of beslag
Interpretatie moet altijd plaatsvinden in samenhang met de kliniek
Wanneer opschalen?
Let op tekenen van systemische of uitbreidende infectie:
- Uitbreidend erytheem of cellulitis
- Koorts, verhoogd CRP of leukocytose
- Rode strepen (lymfangitis)
- Snelle verslechtering van het wondbeeld in combinatie met systemische symptomen
In deze gevallen is snelle interventie of verwijzing aangewezen.
Wat vraagt dit in de praktijk?
- Maak consequent onderscheid tussen kolonisatie en infectie
- Let op verandering in pijn, exsudaat en geur
- Beoordeel erytheem bij alle huidtypen zowel visueel als door palpatie
- Negeer pijn of stagnatie niet, ook zonder duidelijke roodheid
- Neem kweken alleen bij klinische verdenking
- Schakel tijdig op bij tekenen van cellulitis of systemische uitbreiding
Een skin tear is een traumatische wond veroorzaakt door mechanische krachten, zoals schuif- of wrijfkrachten, verwijderen van adhesieven of patiëntmanipulatie. De wond reikt niet voorbij de subcutane laag.
Een ongecompliceerde skin tear hoort binnen ongeveer vier weken te epitheliseren. Wanneer genezing uitblijft, kan de wond chronisch worden en neemt het risico op complicaties, waaronder infectie, toe.
Skin tears op de onderbenen en bij kwetsbare patiënten (ouderdom, perifere arteriële ziekte, diabetes, multimorbiditeit) worden sneller gecompliceerd.
Wanneer is er géén infectie?
Een niet-geïnfecteerde skin tear kenmerkt zich door:
- Geen koorts
- Minimale exsudatie
- Geen toename van pijn
- Geen duidelijke tekenen van ontsteking
Veel skin tears genezen ongecompliceerd, mits correct behandeld.
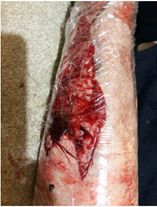
Eerste hup verleend door ambulancepersoneel.
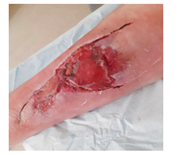
Dag 6 – na reiniging en repositie van de huidflap.
Wanneer is er wél infectie?
Infectie ontstaat wanneer micro-organismen zich in het wondweefsel vermenigvuldigen en een lokale of systemische ontstekingsreactie veroorzaken.
Let op:
- Toename van erytheem (bij donkere huid subtieler zichtbaar)
- Verhoogde lokale temperatuur
- Toename van exsudaat
- Verandering van exsudaat (troebel, purulent)
- Toename van pijn
- Vertraagde genezing
- Koorts of algemene malaise
Tijdige herkenning is cruciaal om uitbreiding te voorkomen.
Aandacht voor huidtype en kwetsbaarheid
Bij patiënten met een melaninrijke huid kan erytheem minder zichtbaar zijn. Let daarom extra op:
- Warmte
- Zwelling
- Verandering van huidstructuur
- Pijn
Bij patiënten met dermatoporose (extreem fragiele huid) is het risico op vertraagde genezing groter.
Op de onderbenen kunnen diepe dissecterende hematomen ontstaan die soms worden verward met cellulitis. Afwezigheid van systemische infectietekenen helpt differentiëren.
Preventie van infectie
Preventie begint bij correcte wondbehandeling:
- Behoud en herpositioneer de huidflap zonder spanning
- Gebruik niet-verklevende verbandmaterialen
- Vermijd droge gazen of sterk hechtende verbanden
- Overweeg siliconenverband bij fragiele huid
Goede documentatie is essentieel:
- Oorzaak van de skin tear
- Grootte en diepte
- Conditie van de periwond
- Aanwezigheid van erytheem, exsudaat, pijn of koorts
Antimicrobiële verbanden of systemische antibiotica zijn alleen geïndiceerd bij klinisch vastgestelde infectie en moeten worden ingezet volgens de principes van antimicrobial stewardship.
Wat vraagt dit in de praktijk?
- Herken skin tears vroeg en rapporteer ze correct
- Differentieer tussen ongecompliceerde wond en infectie
- Let extra op subtiele tekenen bij donkere huidtypen
- Bescherm en behoud de huidflap
- Gebruik atraumatische, niet-verklevende verbanden
- Wees terughoudend met antibiotica en volg stewardship-principes
- Sluit andere oorzaken (zoals hematoom) uit bij twijfel
Chronische ledemaatbedreigende ischemie (CLTI) is het eindstadium van perifeer arterieel vaatlijden (PAD). Door ernstig verminderde arteriële doorbloeding is de zuurstofvoorziening onvoldoende om het weefsel in stand te houden.
CLTI kenmerkt zich door:
- Rustpijn in de voorvoet (vaak ’s nachts, verlichting bij afhangen van het been)
- Weefselverlies (ulcera of gangreen) ≥ 2 weken
- Objectieve hemodynamische afwijkingen
CLTI is geen wondprobleem, maar een vasculair spoedprobleem.
Ischemie of infectie?
Bij CLTI ontstaat vaak verkleuring van het weefsel:
- Paars
- Rood
- Zwart
Dit wordt regelmatig verward met infectie, maar is vaak het gevolg van reactieve hyperemie of ischemische rubor.
Een praktische test is de Buergers-test:
- Elevatie van het been → bleekheid
- Afhangen van het been → langzaam roze/rood verkleuren
Dit wijst op kritieke ischemie, niet per se op infectie.
Het onderscheid is essentieel, omdat antibiotica geen oplossing zijn voor ischemie.
Wanneer is er wél infectie?
Hoewel ischemie centraal staat bij CLTI, kunnen ulcera secundair geïnfecteerd raken.
Let op:
- Toenemende pijn (anders dan typische rustpijn)
- Zwelling
- Purulent exsudaat
- Cellulitis
- Systemische tekenen (koorts, verhoogd CRP)
Ischemisch weefsel is kwetsbaar en heeft een verhoogd risico op infectie, maar infectie is niet automatisch aanwezig.
Ernstinschatting met de WIFI-score
De WIfI-score (Wound, Ischaemia, Foot Infection) helpt bij het inschatten van:
- Amputatierisico
- Noodzaak tot revascularisatie
- Kans op wondgenezing
De score combineert drie componenten:
Wond:0–3 (geen ulcus → uitgebreid ulcus/gangreen)
Ischemie: Gebaseerd op teen- of perfusiedruk
Infectie: 0–3 (geen infectie → systemische infectie)
Hoe hoger de totale score, hoe groter het amputatierisico en hoe groter de potentiële winst van revascularisatie.
WIFI-score: Wond 1- Ischemie 2- Infectie 0 : WIFI score = 3.
Behandeling van CLTI
Behandeling is primair gericht op:
- Optimaliseren van cardiovasculaire risicofactoren
- Revascularisatie indien mogelijk
- Limb salvage waar haalbaar
In sommige gevallen is primaire amputatie of palliatieve benadering realistischer, afhankelijk van:
- Ernst van weefselverlies
- Algemene conditie
- Revascularisatiemogelijkheden
Wondbeleid bij ischemie
Bij droge ischemische ulcera:
- Beschermen
- Atraumatisch verbinden
- Niet debrideren vóór adequate revascularisatie
Debridement zonder herstel van doorbloeding kan schade verergeren.
Wel alert blijven op secundaire infectie, dan kan aanpassing van behandeling nodig zijn (topicale antimicrobiële therapie, eventueel systemische antibiotica).
Wat vraagt dit in de praktijk?
- Herken CLTI als vasculaire urgentie, niet primair als wondinfectie
- Differentieer verkleuring door ischemie van erytheem door infectie
- Gebruik de Buergers-test bij twijfel
- Pas de WIfI-score toe om ernst en behandelstrategie te bepalen
- Debrideer niet zonder adequate doorbloeding
- Optimaliseer cardiovasculaire risicofactoren
- Wees alert op secundaire infectie in ischemisch weefsel
Een chirurgische wondinfectie (SSI) is een infectie die ontstaat in of rond de operatiewond, tot 30 dagen na de ingreep (of tot 90 dagen bij aanwezigheid van een implantaat).
Er wordt onderscheid gemaakt tussen:
- Oppervlakkige SSI: huid en subcutaan weefsel
- Diepe SSI: fascie en spierlagen
- Organ/space SSI: infectie in een gemanipuleerde lichaamsholte (bijv. gewricht, abdomen, thorax)
SSI is een belangrijke oorzaak van postoperatieve morbiditeit en verhoogt zowel opnameduur als sterfterisico.
Vroege herkenning van infectie
De diagnose van SSI is primair klinisch.
Vroege signalen (meestal in de eerste week na chirurgie):
- Purulente afscheiding
- Lokale pijn of drukpijn
- Zwelling
- Roodheid (bij donkere huid: verkleuring)
- Warmte
Deze tekenen passen meestal bij een oppervlakkige infectie.
Diepe of orgaan-/ruimte-infectie
Diepere infecties kunnen minder duidelijke lokale tekenen vertonen.
Let op:
- Purulente drainage uit de wond
- Onverklaarde koorts
- Afwijkende laboratoriumwaarden
- Systemische ontstekingsreactie
- Wondabces of cellulitis
Een diepe of orgaan-/ruimte-infectie kan aanwezig zijn zonder duidelijke roodheid aan het wondoppervlak.
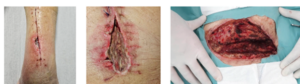
Een chirurgische wondinfectie kan schade veroorzaken aan de oppervlakkige huidlagen, de fascielagen of aan nabijgelegen organen en structuren, zoals gewrichten of het abdomen, die tijdens de ingreep zijn gemanipuleerd. In dat laatste geval spreekt men van een orgaan-/ruimte-infectie.
Diagnostiek
Hoewel de diagnose klinisch is, kunnen aanvullende testen ondersteunend zijn:
- CRP
- Procalcitonine
- Leukocyten
- Microbiologisch onderzoek
Bij hemodynamische instabiliteit (tachycardie, hypotensie) moet direct worden gehandeld.
Preventie begint vóór de operatie
Preventie van SSI start bij de besluitvorming tot opereren.
Belangrijke risicofactoren:
- Hoge of lage BMI
- Diabetes mellitus
- Chronische nierziekte
- COPD
- Perifeer arterieel vaatlijden
- Hartfalen
- Roken
- Alcoholgebruik
- Ondervoeding
- Immunosuppressie
- Gebruik van corticosteroïden of chemotherapie
Na identificatie van risicofactoren moet worden bepaald welke beïnvloedbaar zijn en geoptimaliseerd kunnen worden.
Daarnaast:
- Identificeer systematisch beïnvloedbare en niet-beïnvloedbare risicofactoren
- Benader de patiënt holistisch (medisch, sociaal, economisch en familiair)
- Beoordeel het individuele infectierisico
- Kies verbandmateriaal passend bij het risicoprofiel
Wat vraagt dit in de praktijk?
- Inspecteer operatiewonden systematisch in de eerste weken na chirurgie
- Herken vroegtijdig tekenen van infectie (roodheid of verkleuring bij donkere huidtypen, warmte, oedeem, drainage)
- Differentieer oppervlakkige van diepe of orgaan-/ruimteinfectie
- Bevestig verdenking met gericht laboratorium- en microbiologisch onderzoek
- Controleer hemodynamische stabiliteit (tachycardie, hypotensie)
- Optimaliseer beïnvloedbare risicofactoren preoperatief
- Handel direct bij tekenen van systemische betrokkenheid
- Werk multidisciplinair bij complexe of diepe SSI
Bron: Local wound infection Fact Sheets – A EWMA resource for clinical practice, 2025.
Lees ook de andere artikelen uit de nieuwsbrief van maart 2026:
Hoe wonden herstellen: nieuwe inzichten uit een recente review in Cells
Chimpansees en wondzorg: insecten als eerste hulp in het wild


